心臓病の潜在的な危機の兆候を知るために「登山者検診」を受けてみよう。専門医/市川智英先生に聞く(第3回)
山岳遭難のなかで、じわりと増加しているのが「突然死」だ。その原因の多くが心筋梗塞だが、多くは自覚症状のない心臓病というケースとなっている。その潜在的な危機の兆候を知るために、「登山者検診」を受けてみてはいかがだろうか。
今や見逃せない数になりつつある、登山中に病気を発症しての突然死。その多くは心筋梗塞や狭心症による心臓突然死とされる。
心臓病というと、体力の乏しい人に多いイメージがあるが、実際はそうではない。むしろ力強く体を動かす人こそ発症しやすいという。しかも、原因となる動脈硬化が生じていても、自覚症状はない。致命的な心臓の痛みが始まるまで、進行していても気づかないやっかいなものだ。そして山の中で発症したとしても、できるファーストエイドはごく限られる。
前々回から登山者の突然死についてお話を伺っている、循環器専門医の市川智英先生は、登山者の置かれたそのような現状を改善しようと、ある取り組みを行なっている。登山者の体力を客観的に評価すると同時に、自覚症状のない心臓病の進行をあらゆる角度から探る、登山者検診だ。
今回はその登山者検診の概要をお伝えし、筆者が実際に体験したときの様子もレポートする。
★第1回:増加傾向にある「山の突然死」、登山者の心臓突然死の予防法
★第2回:登山中の突然死をもたらす「虚血性心疾患」、その症状と対処法

登山者検診を始めることになったきっかけ
市川先生が勤務するのは、北アルプスの登山口となる松本駅の、アルプス口を出て目の前にある松本協立病院。登山者検診もそこで行なわれる。まずは市川先生に、登山者検診を始めることになった経緯について伺った。
私は山が好きで、自分の医師としての経験を登山の世界でも役立てたいと考え、2018年に国際山岳医の資格を取得しました。しかし、山で医療が必要となる場面として、もっとも多いのは外傷です。私は内科医であり、外傷の処置を得意としているわけではありません。
だからと言って、山で心筋梗塞を発症した人のファーストエイドができるかというと、前回お伝えしたように難しいのが実情です。
そこで考えたのが、登山者検診という方法です。山に登る前に心臓病の方を見つけ、治療してから山に向かっていただくというやり方で、山で突然死する人を減らしたいと考えました。スタートさせたのは、2019年4月です。
自覚症状のない心臓病を、登山前に発見できるのは登山者にとってメリットは大きい。また、市川先生の10年以上に渡る循環器専門医としてのスキルも、フル活用できるに違いない。まさに市川先生の登山や登山者に対する思いが生み出した、注目すべき検診だ。
ところでここでお伝えしたいのは、登山者検診には、心臓病の発見以外を目的しているものもある、ということだ。特に「日本登山医学会登山者検診ネットワーク事業」で行う検診は、海外の3800m以上の高所登山、高所旅行を予定する人に向けた健康診断であり、市川先生の登山者検診とは内容が異なっている。なお、松本協立病院もこのネットワークに参加していて、高所登山を目的とした検診にも対応している。
市川先生の行う登山者検診はどのようなものか
心臓病を発見して、登山中の心臓突然死を防ぐことを登山者検診の大きな目的として掲げる市川先生。そのため検診では、心エコー検査などの心臓スクリーニング検査が行なわれる。
その中でも中心となるのが、CPXと呼ばれる心肺運動負荷試験だ。この試験では体に心電図をとるための電極を貼り、顔にマスクを着けた状態で、血圧の測定も行ないつつエルゴメーターというマシンに乗って自転車をこぐ運動をする。CPXの効果を、市川先生はこう説明する。

登山中の心臓突然死の多くは、体に急激な運動負荷をかけて心拍数と血圧が一気に上ることにより、発症します。CPXでも、体には強く急激な運動負荷をかけます。これを行うことにより、登山中に心筋梗塞に発展する可能性のある、重症の狭心症を検出できるのです。
また、強い運動負荷によって不整脈が誘発される場合もあります。不整脈のすべてが緊急性の高いものではありませんが、種類によっては突然死につながるものもあります。これを、致死的不整脈と言います。
致死的不整脈でなかったとしても、登山中に不整脈が発症すると体力レベルが低下して、行動困難になるでしょう。ですから事前に症状の有無を知っておくことは大切です。
CPXを行う際は、リアルタイムで血圧と心電図、血中酸素飽和度を画面に表示します。その状態は医師がその場でチェックしていますので、異常があればすぐに対応できます。そのように安全な状況で、強い運動負荷がかけられるので、急激な運動負荷に誘発される心疾患も発見しやすいのです。

病院の検査室内で、ハードな登山と同等の、強い負荷を心臓にかけて検査するというCPX。動脈硬化が進んだ人であれば、その場で狭心症を発症してしまうこともあるかもしれない。しかし検査中は、医師(市川先生)が目の前でチェックしているので、思い切り負荷をかけても安心だ。
そしてこのCPXでは、運動耐容能(体力レベル)を知ることもできるという。
人の呼吸によって体内に取り込まれた酸素は、「肺」から「心臓と血流」、そして「筋肉」へと運ばれます。その酸素がミトコンドリアによってエネルギーに変換されると、二酸化炭素が産生。二酸化炭素は、酸素とは逆に「筋肉」「心臓と血流」「肺」と運ばれて呼吸によって排出されます。
登山のような運動を続けるためには、この「肺」「心臓と血流」「筋肉」の3つが歯車のようにスムーズに連動して、酸素と二酸化炭素を運ばなければいけません。

CPXでは、顔に着けたマスクによる「呼気ガスモニター」で運動中の酸素摂取量と、二酸化炭素排出量も測定します。そのことにより、心臓や血管などの臓器を単独で評価するのではなく、肺機能、肺循環、心機能、末梢循環、さらに骨格筋機能も含んだ、全身の運動耐容能(体力レベル)を評価することができるのです。
登山者の体力を、客観的に知るのは難しい。一般的には、早く歩ける人が体力があると見なされるが、コースの急峻さや背負う荷物の量、それに歩き方の上手・下手などにも大きく左右されるため、本当の体力というのはつかみにくい。それを、体全体がどの程度の運動に耐えることができるのか、客観的に数値で示してくれるというのは、とても興味深い。
また、登山者の中には自分の体力を高く見積もる人もいる。そのような人が、本来の体力以上のコースを目指すことで生じる遭難のリスクも低減できるのではないかと、市川先生は考えているという。
登山者検診の体験
松本協立病院が登山者検診を行うのは、毎週金曜日の午後。事前に病院の健診課に電話で申し込みをすると、自宅に「登山者検診のご案内」が届く。
当日、松本協立病院に出向いてまず向かうのは、2階の健診課。ここで受付と問診をし、まずは身長、体重、腹囲と血圧を測定する。その後は1階に降りて、各検査室で採血、採尿、胸部レントゲン、心電図、呼吸機能検査(肺活量の測定)、心エコー検査と行う。
これらは他の外来患者や入院患者に混じって行うが、各検査室の場所と、回る順番とが番号で示されていて解りやすい。またそれぞれの検査担当者も、登山者検診で訪れたことを伝えると、応援の言葉をかけてくれるので励みになる。
これらが終了すると、4階の心臓リハビリ室に移動。市川先生とはここで対面し、CPXを行う。CPXでは、体に複数の電極を装着。腕に血圧計を巻きつけた状態でエルゴメーターに乗り、漕ぎ方のレクチャーを受ける。漕ぎ方の要領がつかめたあと、いよいよ顔にマスクを装着。試験スタートだ。
出だしの3分は軽く漕げるが、その後ペダルにかかる負荷がアップ。さらに3分が経過すると、ひと足踏み込むごとにペダルは重くなる。指定されたペース通りに脚を回転させるが、10分を超える頃から心拍数が上がる。大腿四頭筋の力を振り絞って脚を動かすものの、まるで急登を駆け登るような苦しさだ。
目の前では、市川先生がモニターの画面を注視している。もう止めようか、とも考えるがそれでも足が動くうちは何とか続けようと、苦しさを追い払って必死にペダルを踏む。
最後は不意に力が抜けて、脚を回転させることができなくなってしまった。それと同時に市川先生の指示が出て、負荷が一気に減少。3分間のクールダウンを経て、試験は終了した。軽く考えていたが、体力の消耗は想像以上のもので、ぐったりしてしまった。

市川先生による説明を受ける
CPX終了後は、最初に受付をした健診課に戻り、検査結果についての市川先生からの説明だ。まずは血液検査、尿検査に基づく、生活習慣病のチェック。次にレントゲン、心電図、心エコー検査による立体的な心臓の画像を見て、心臓弁膜症や不整脈がないかもチェックする。さらにCPXの結果も確かめて、狭心症の可能性についての説明も受ける。運動負荷をかけているときの心電図から、狭心症を察知できるとのこと。
このとき同時に見るのが、「心肺運動負荷試験(CPX)報告書」。そこにある以下のグラフには、その人の運動耐容能(体力レベル)が示されているという。
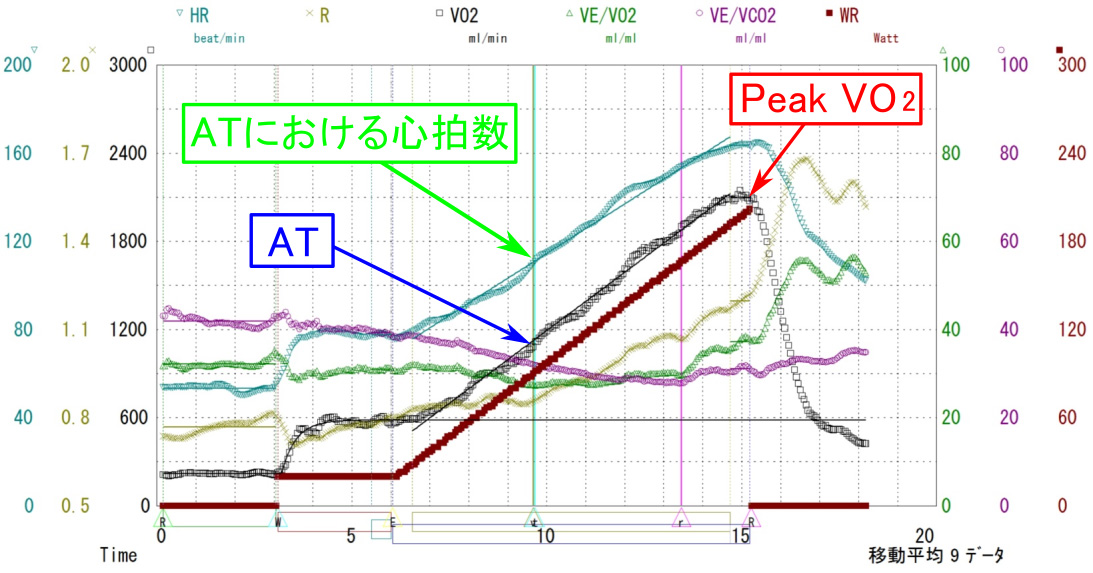
HR : 心拍数
R : ガス交換比(二酸化炭素排泄量/酸素摂取量)
VO2 : 酸素摂取量
VE/VO2 : 肺換気量/酸素摂取量
VE/VCO2 : 肺換気量/二酸化炭素排泄量
WR : 負荷量
さまざまな数値があるが、着目すべきポイントを市川先生に教えていただいた。
重要なのはVO2の最大値、Peak VO2です。これはこれ以上運動できないという強度での酸素の摂取量で、運動耐容能の代表的な指標です。数分から十数分程度の、短時間で強度の強い持久運動が可能なのは、ここまでということになります。
もう一つ重要なのがATで、長時間継続して体を動かせる有酸素運動に、短時間に強い力を発揮するための無酸素運動が加わり始めるタイミングでの、酸素の摂取量です。簡単に言えば、有酸素運動能力の指標ということになります。したがってAT以下の負荷量であれば、理論上は行動食さえ摂取していれば、歩き続けられることになります。
私はATまでの負荷量で登山を楽しむことが、身体に対して過剰な疲労がかかることなく、また心臓や血管に対する負担も抑えられる登り方だと考えています。上の図を見ていただければわかるように酸素摂取量(黒線)と心拍数(青緑の線)は平行して変化することがわかっています。
今はスマートウォッチなどで、行動中の心拍数を測定できます。あらかじめATでの心拍数を知っておくと、行動中の負荷がAT以下か、AT大きく越えているかを推定可能です。
上の図でいうと、1分間の心拍数がおおむね心拍数110回以下であれば、安全であると同時に、過度な疲労を感じることなく長時間の歩行ができるペースであると考えていいでしょう。
Peak VO2で自分の体力の上限を、ATで長時間無理なく歩くための指標を、知ることができるという。心臓病の不安がない人であっても、自分のこの2つの指標を知っておけば、無理な行動を回避することができそうだ。
なお、この登山者検診であっても狭心症や心筋梗塞については、発症の可能性の有無をつかむ程度に留まる。可能性があると判断された人は、次はさらに詳細に冠動脈の状態を調べる、冠動脈CT検査を行う。そこで狭心症や心筋梗塞の発症に結びつく危険な動脈硬化が発見されたならば、カテーテル治療に進む、という流れになる。ちなみに、今年3月末までに実施した登山者検診は全部で54件。そのうち8人に、何らかの心臓病が見つかって追加治療をしているという。
この登山者検診の検診料金は、29,040円。一般健診に比べるとほぼ3倍の金額だが、心臓スクリーニング検査としては決して高額ではない。それどころか登山に精通した医師から、安全に登るためのアドバイスも受けられるのだ。筆者の印象では、かなりお得な検診ではないかと思う。
60歳以上の方、これから登山を始めようという方、長く登山を中断していたが再開しようと考えている方に加え、ハードな登山を目指そうという方には、ぜひ受けることをお勧めしたい。
次回は、心臓病の予防法や、発症した場合の登山の可能性について、引き続き市川先生にお話を伺う。
登山者検診受付
松本協立病院 健診課
住所: 長野県松本市巾上9-26
電話: 0263-35-0479(平日 09:00~12:00、14:00~17:00)
検診日時: 毎週金曜日13:00~ ※事前予約制
実施医師: 国際山岳医 市川 智英 医師
⇒Webサイトはこちら
また、今回紹介した登山者検診と同様の検診は、松本協立病院以外では以下の医療機関でも受けることができる (細部には違いもあるので、事前に内容を確認のこと)。
登山者検診
北海道大野記念病院 および 大野病院附属駅前クリニック
住所: 北海道札幌市西区宮の沢2条1-16-1
電話: 011-665-0020(代表)
外来日: 原則毎月第二週目 ※事前予約制
実施医師: 国際山岳医 大城和恵 医師
⇒Webサイトはこちら
登山検診外来
自治医科大学附属病院 循環器内科
住所: 栃木県下野市薬師寺3311-1
電話: 0285-44-2111(代表)
外来日: 第二金曜午前 ※事前予約制
⇒Webサイトはこちら
プロフィール

木元康晴
1966年、秋田県出身。東京都山岳連盟・海外委員長。日本山岳ガイド協会認定登山ガイド(ステージⅢ)。『山と溪谷』『岳人』などで数多くの記事を執筆。
ヤマケイ登山学校『山のリスクマネジメント』では監修を担当。著書に『IT時代の山岳遭難』、『山のABC 山の安全管理術』、『関東百名山』(共著)など。編書に『山岳ドクターがアドバイス 登山のダメージ&体のトラブル解決法』がある。
医師に聴く、登山の怪我・病気の治療・予防の今
登山に起因する体のトラブルは様々だ。足や腰の故障が一般的だが、足・腰以外にも、皮膚や眼、歯などトラブルは多岐にわたる。それぞれの部位によって、体を守るためにやるべきことは異なるもの。 そこで、効果的な予防法や治療法のアドバイスを貰うために、「専門医」に話を聞く。


















